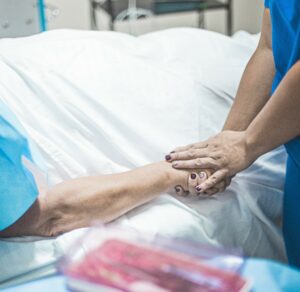
Originaire de Normandie, où il a effectué une grande partie de ses études, Nicolas Génin est médecin au sein de l’unité de soins palliatifs du CHU de Rennes, créée il y a 6 ans. Avec l’ensemble de ses collègues, ils ont mené une réflexion d’équipe, « sans vouloir se positionner pour ou contre » : si la loi sur la fin de vie venait à changer, quelles en seraient les implications dans leur quotidien, en tant que soignant ?
« Dans notre unité de soins palliatifs, nous accueillons des personnes qui ont des maladies graves, incurables, évolutives, pour lesquelles il n’y a plus de traitement. Des cancers, des maladies neurodégénératives comme des maladies de Charcot, des scléroses en plaque, mais aussi des insuffisances cardiaques ou rénales… Beaucoup de gens décèdent dans notre service (environ 3/4), mais un certain nombre retournent à domicile, y décèdent parfois, ou reviennent dans le service pour d’autres.
Ces personnes arrivent généralement en situation de souffrance complexe, où se mêlent la souffrance physique, psychique, existentielle, etc. En unité de soins palliatifs, nous avons du temps et des moyens pour les accompagner, plus importants d’ailleurs que dans la plupart des autres services. Au-delà, des aides-soignants, infirmiers et médecins, il y a des psychologues, une ergothérapeute, une kinésithérapeute, une psychomotricienne, une assistante sociale, des bénévoles… Tout un panel de professionnels qui gravitent autour du patient et permettent d’appréhender ce qu’il vit. D’essayer, en toute modestie, de comprendre la souffrance des patients. Sans se concentrer uniquement sur la souffrance physique. Les temps d’accompagnement familiaux sont aussi importants pour comprendre ce qui peut se jouer pour une personne.
La loi actuelle (Claeys Leonetti) nous permet de faire beaucoup de choses pour soulager la souffrance des personnes, avec la possibilité, lorsqu’on se trouve en échec, d’avoir recours aux pratiques sédatives. Contrairement à ce qu’on pourrait penser, les unités de soins palliatifs sont des services très techniques, tout en conservant une dimension humaine. Ce sont des services très vivants, où les patients ont accès à des espaces communs, une cuisine, etc.
Soulager la souffrance physique, on a toujours des choses à proposer. Mais c’est souvent plus compliqué lorsque la souffrance est multiple, lorsqu’elle se mêle à la détresse morale, ou lorsque la souffrance existentielle est au premier plan, que le sens de la vie est difficile à trouver. Alors on se doit aussi de rester humble, car il n’est pas toujours possible de supprimer toutes les souffrances. C’était d’ailleurs une des réflexions qui a émergé dans notre travail d’équipe : nous pouvons comprendre que des personnes demandent à mourir, et ne pouvons exclure d’être concerné un jour. Mais cela ne suffit pas selon nous à justifier la légalisation de l’aide active à mourir. Il nous semble dangereux que la société puisse juger qu’une vie ne vaut plus d’être vécue, car elle se doit au contraire de protéger les plus vulnérables.
Malheureusement, on sait que le nombre de services de soins palliatifs est insuffisant en France. De nombreux départements n’en ont pas. C’est l’un des arguments qui est ressorti de nos discussions autour de l’évolution de la loi.
Début 2022, nous avons décidé de dédier du temps à la discussion, en équipe, intégrant tous les professionnels, autour d’une question : quelles pourraient être les modifications dans nos pratiques si la loi devait changer en faveur d’un droit à l’euthanasie ou d’un suicide assisté ? On a donné à chacun de la bibliographie et on a organisé des réunions.
Un des enseignements, c’est qu’il n’y a rien d’évident. Le débat n’est pas tranché d’avance. Comme je l’ai dit avant, on peut comprendre la demande. Mais la réponse ne saurait être uniformisée.
Ensuite, de manière pragmatique, si la loi autorisait l’aide active à mourir, et que les soignants en avaient la charge, on ne voit pas comment on pourrait l’intégrer dans nos pratiques. Notre travail actuel, c’est de prendre le temps d’analyser, d’accueillir la souffrance, les patients, réfléchir ensemble… et parfois trouver les leviers pour redonner au patient du sens dans ce qu’il vit. C’est rare que tout soit fermé pour quelqu’un. Nous craignons que ce temps d’accompagnement ne soit transformé en un temps d’analyse et de vérification de la légitimité de la demande de mort.
L’interdit de tuer permet la liberté de parole.
On a aussi l’impression que si l’euthanasie était légalisée, cela biaiserait la relation, que cela romprait la confiance. Actuellement, la personne peut exprimer son désir de mort, aussi parce qu’elle sait que nous, soignants, n’allons pas aller jusqu’à l’acte… L’interdit de tuer permet la liberté de parole.
Nous constatons régulièrement des allers-retours entre le désir de vie et le désir de mort. Cela peut être très difficile pour un patient. Il peut être désespéré et ne plus voir de sens à sa vie. Quelques jours plus tard, on a pris soin de lui, soulagé ses symptômes, il a pu se poser, il a revu des membres de sa famille… et la demande change, évolue. Cela ne veut pas dire qu’il trouve du sens à tout ce qu’il traverse, qu’il est facile de continuer de vivre, mais le désir de mort n’est plus là, ou moins omniprésent.
Régulièrement, nous accompagnons des projets concrets pour les patients : une sortie en bord de mer, un mariage… alors même que tout semblait impossible au début. Et constater que cela peut changer rend très humble sur notre manière d’accueillir une demande de mort. Est-ce que nous, soignants, sommes aptes à juger ce qu’est vraiment la volonté de quelqu’un ? Est-ce qu’on en a les moyens ? A quel moment est-ce encore notre rôle ? Que viendrait-on court-circuiter en précipitant un décès ?
Donner la mort, ce n’est pas un soin. Cela ressort dans tous les groupes de discussion que nous avons eus. Cela pose des questions très pratiques pour nous, soignants : peut-on passer d’une chambre où l’on soutient un désir de vie, avec des projets, à une chambre où il y a une euthanasie prévue à 15h ? Le changement de posture professionnelle que cela demande est difficilement envisageable. Dans la vie de tous les jours, on n’a pas le droit de tuer. Et dans la vie professionnelle, on aurait droit de le faire. Comment tu jongles d’une position à l’autre ?
Nous craignons aussi, pour les personnes les plus vulnérables, que la demande de mort vienne en réponse à une forme de pression extérieure, même non voulue. Par culpabilité de peser sur son entourage, sur la société par exemple. La société peut-elle valider cela ?
Nous craignons également que ce qui serait une exception dans la loi (l’euthanasie) deviennent une norme. Dans certains pays qui ont accordé ces droits, les indications pour recourir à l’euthanasie se sont étendues au fil des années : aux mineurs, aux malades psychiatriques, etc.
Il y a sans doute des situations qui nous échappent, et pour lesquelles on restera en échec. Mais ce qu’il ressort de nos groupes de discussions est la volonté de montrer que la mise en place de l’aide active à mourir amène des questions bien plus complexes qu’il n’y parait.
Et quand bien même on supposerait qu’une aide active à mourir serait une solution d’exception, cela ne nous parait pas être de l’ordre du soin. »
Sur le même sujet, lire le témoignage de Patrick Soyer, délégué pour le Calvados de l’Association pour le droit de mourir dans la dignité (ADMD).
Propos recueillis par Simon Gouin
Photo : Dalila Dalprat